L’infarto è una delle principali cause di morte nel mondo. Prevenzione e diagnosi precoce sono fondamentali per ridurre il rischio di gravi conseguenze. In questo articolo scopriremo i sintomi dell’infarto, le cause da cui origina, le cure farmacologiche e chirurgiche ed effettueremo una panoramica sui principali protocolli di prevenzione dell’infarto.
- Sintomi infarto: come riconoscere un principio di infarto?
- Quali sono le cause dell’infarto?
- Fattori che aumentano il rischio di infarto
- Quali esami si effettuano per diagnosticare un infarto?
- Differenza tra miocardite e infarto
- Come si cura l’infarto?
- Angioplastica e by-pass aortico: due procedure chirurgiche per prevenire gli infarti o evitare le recidive
- Si può praticare sport dopo un infarto?
- Come prevenire un infarto? Ecco 6 regole da seguire:
- Dove eseguire uno screening cardiologico completo per verificare la salute del tuo cuore?
- Prenota il tuo screening cardiologico adesso presso il centro Medical Imaging
Che cos’è un infarto?
Un infarto, volgarmente detto attacco di cuore, si verifica quando una parte del muscolo cardiaco non riceve abbastanza sangue, a causa di un’interruzione o significativa riduzione del flusso sanguigno coronarico. Il mancato apporto di ossigeno e nutrienti al cuore, che in tal modo si verifica, provoca la morte dei tessuti cardiaci, con danni permanenti che possono condurre anche alla morte del paziente.
Sintomi infarto: come riconoscere un principio di infarto?
Conoscere i sintomi che precedono un infarto è fondamentale per poter intervenire tempestivamente e cercare aiuto medico immediato.
Spesso, i sintomi di un infarto possono manifestarsi in modo graduale e insidioso, ma in alcuni casi possono anche essere improvvisi e intensi. Ecco alcuni dei segnali comuni che possono precedere un infarto:
- Dolore al petto: il dolore al petto è spesso descritto come una sensazione di pressione, peso o bruciore anche di lieve entità. Può durare alcuni minuti o può essere intermittente. È importante notare che il dolore al petto può anche essere causato da altre condizioni diverse dall’infarto, quindi è necessario prestare attenzione ad altri sintomi associati.
- Dolore che si irradia verso braccio sinistro, spalla, mandibola o stomaco: l’infarto può causare un dolore che si estende dal petto verso altre parti del corpo come il braccio sinistro, la spalla, la mandibola o lo stomaco. Questo sintomo non deve essere sottovalutato e richiede tempestivamente attenzione medica.
- Dispnea: la difficoltà respiratoria può essere uno dei primi segni di un infarto imminente. Può manifestarsi come respiro corto o affannoso.
- Sudorazione eccessiva: sudorazione fredda e appiccicosa senza alcuna ragione apparente può essere un segnale di avvertimento di un possibile infarto.
- Nausea e vomito: alcuni pazienti possono sperimentare nausea e vomito prima di un infarto. Questo sintomo può essere facilmente confuso con un problema digestivo, ma se si verifica insieme ad altri sintomi, è importante prenderlo sul serio.
- Sensazione di ansia o malessere generale: molte persone riferiscono una sensazione di malessere generale o un’intensa ansia poco prima di un infarto. Questo sintomo può essere associato a un senso di imminente catastrofe.
Sintomi infarto uomo, donna, anziani e bambini quali differenze?
È importante sottolineare che i sintomi degli attacchi di cuore possono variare da persona a persona e possono anche differire tra uomini e donne. In alcuni casi, soprattutto nelle donne e negli anziani, i sintomi dell’infarto possono essere meno evidenti, manifestandosi come dolore allo stomaco o alla schiena, affaticamento estremo o mancanza di respiro senza dolore al petto.
Proprio per questa variabilità sintomatica, è fondamentale conoscere il proprio corpo e consultare un medico sin dall’inizio della sintomatologia se si sospetta la possibilità di un infarto.
Quanto dura un infarto?
Un infarto in corso produce dolori simili a quelli dell’angina pectoris ma è più intenso e prolungato. Se infatti un’angina solo raramente ha una durata superiore ai 10-20 minuti, l’infarto può durare anche per giorni, potendosi ripresentare più volte anche senza eventi che lo scatenino.
Quali sono le cause dell’infarto?
Abbiamo detto che l’infarto del miocardio è causato dall’interruzione o da una severa riduzione del flusso sanguigno che porta ossigeno e nutrienti al cuore. A tale condizione critica conduce l’aterosclerosi, ossia la formazione di placche, costituite principalmente da grassi e colesterolo, che si accumulano sulle pareti delle arterie diventando dure e calcificate.
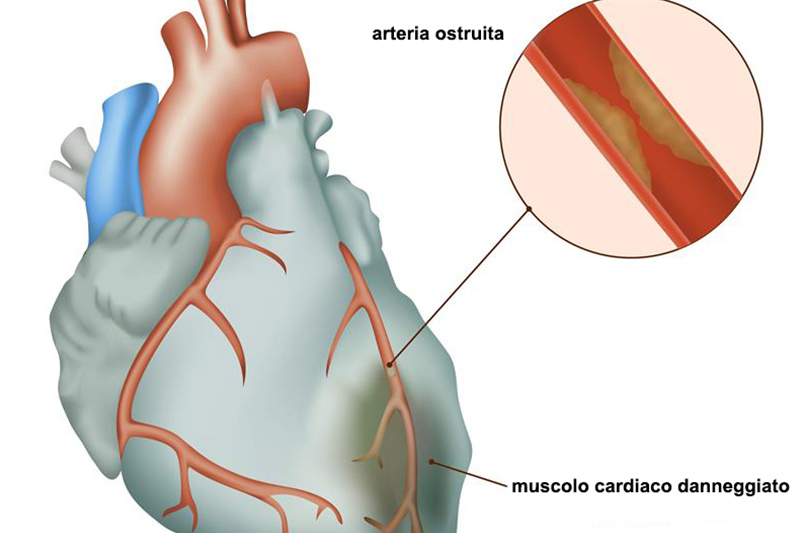
La placca può crescere al punto tale da ostruire completamente il flusso ematico, ovvero può rompersi e dal luogo alla formazione di un coagulo di sangue che ostruisce completamente l’arteria. Quando ciò accade, il tessuto muscolare del cuore inizia a morire a causa della mancanza di ossigeno e nutrienti.
Fattori che aumentano il rischio di infarto
Oltre all’aterosclerosi, ci sono anche altri fattori di rischio che possono aumentare la probabilità di sviluppare un infarto cardiaco, vediamoli insieme:
- Ipertensione (pressione alta): l’ipertensione mette una maggiore pressione sulle pareti delle arterie e può contribuire alla formazione della placca.
- Tabagismo: il fumo danneggia le pareti delle arterie e aumenta il rischio di formazione di coaguli di sangue. Inoltre, il fumo di tabacco riduce anche l’ossigeno disponibile nel sangue, mettendo ulteriormente a rischio il muscolo cardiaco.
- Obesità: l’eccesso di peso può aumentare la pressione sanguigna e i livelli di colesterolo, mentre una dieta ricca di grassi saturi e zuccheri può contribuire all’accumulo di placca nelle arterie.
- Sedentarietà: la mancanza di attività fisica regolare è un altro fattore che può aumentare il rischio di infarto. L’esercizio fisico aiuta a mantenere un peso corretto, a ridurre la pressione sanguigna e a migliorare la circolazione.
- Ipercolesterolemia e ipertrigliceridemia: le placche aterosclerotiche sono prevalentemente costituite da grassi e colesterolo. Livelli alti di colesterolo “cattivo” (LDL) e trigliceridi nel sangue sono strettamene connessi alla formazione delle placche che ostruiscono il flusso ematico nelle arterie e dunque nelle coronarie.
- Diabete: il diabete può danneggiare i vasi sanguigni e aumentare il rischio di formazione di coaguli di sangue.
- Familiarità: la storia familiare di malattie cardiache può indicare una predisposizione genetica all’aterosclerosi e ad altre condizioni che possono portare all’infarto.
- Età avanzata: l’età avanzata è un fattore di rischio in quanto le arterie tendono a indurirsi e restringersi con l’avanzare degli anni.
- Stress cronico: lo stress cronico può avere un impatto negativo sulla salute del cuore, aumentando la pressione sanguigna e favorendo la formazione di placche nelle arterie.
- Uso di droghe: l’uso di stimolanti come la cocaina o le anfetamine può determinare uno spasmo delle coronarie e conseguentemente un infarto.
È importante comprendere che questi fattori di rischio non sono necessariamente determinanti per lo sviluppo di un infarto, ma aumentano la probabilità che si verifichi. È possibile quindi ridurre il rischio di infarto adottando uno stile di vita che minimizzi l’incidenza di ciascuna delle sue possibili cause. Vedremo nel paragrafo dedicato quali sono le buone pratiche a salvaguardia del proprio cuore.
Quali esami si effettuano per diagnosticare un infarto?
Gli esami diagnostici sono fondamentali per identificare e confermare la presenza di un infarto miocardico. Questi esami permettono ai medici di valutare l’estensione del danno al cuore e di determinare il trattamento più adatto per il paziente.
Elettrocardiogramma
Uno dei primi esami che viene eseguito in caso di sospetto infarto è l’elettrocardiogramma (ECG). Questo test registra l’attività elettrica del cuore e può rilevare eventuali anomalie nel ritmo cardiaco o segni di ischemia, cioè una diminuzione del flusso sanguigno al cuore. Quando non ci sia il sospetto di un infarto in corso, L’ECG può essere eseguito anche durante uno sforzo fisico, come camminare su un tapis roulant o pedalare su una cyclette. Quest’ultima modalità, chiamata prova da sforzo, può essere utile per individuare anomalie che non sono evidenti a riposo.
Dosaggio dei marcatori cardiaci
Un altro esame comune per la diagnosi dell’infarto è il dosaggio dei marcatori cardiaci nel sangue. Durante un attacco di cuore, le cellule cardiache danneggiate rilasciano diverse sostanze chimiche nel flusso sanguigno. I principali marcatori cardiaci analizzati includono la troponina e la creatinchinasi-MB (CK-MB). Livelli elevati di questi marcatori possono indicare un danno al muscolo cardiaco.
Ecocardiogramma
Un ulteriore strumento diagnostico utilizzato in cardiologia è l’ecocardiografia. Questa tecnica utilizza ultrasuoni per produrre immagini del cuore in tempo reale. L’ecocardiografia può rivelare eventuali anomalie strutturali o funzionali del cuore, come la presenza di un’area danneggiata o la ridotta capacità di pompaggio del sangue.
Coronarografia
Qualora, ad esempio, in sede di prova da sforzo vengano evidenziate delle anomalie (come un’ischemia transitoria), il protocollo prevede l’esecuzione di una coronarografia per valutare lo stato delle arterie coronarie. Questo esame si effettua mediante l’inserimento di un catetere nell’arteria femorale o radiale e l’iniezione di un mezzo di contrasto per visualizzare le arterie al fluoroscopio. La coronarografia è particolarmente utile per individuare eventuali ostruzioni delle arterie coronarie che possono causare un infarto.
Ricordiamo che solo un medico può stabilire quali esami effettuare in base ai sintomi e alla storia clinica del paziente. In caso di sospetto infarto, è fondamentale rivolgersi immediatamente ad un pronto soccorso o chiamare il numero di emergenza. Solo un medico può valutare accuratamente la situazione e decidere quali esami siano necessari per una diagnosi corretta.
Differenza tra miocardite e infarto
L’infarto miocardico e la miocardite sono due condizioni che possono colpire il cuore, ma hanno cause e sintomi diversi. È importante essere consapevoli delle differenze tra queste due patologie per una diagnosi corretta e un trattamento adeguato.
L’infarto miocardico è causato da un’ostruzione improvvisa del flusso sanguigno verso il muscolo cardiaco, la miocardite è invece un’infiammazione causata da infezioni virali o batteriche, malattie autoimmuni o reazioni allergiche a farmaci.
I sintomi della miocardite possono essere simili a quelli dell’infarto, ma spesso sono meno intensi. Dolore toracico, affaticamento e palpitazioni sono comuni nei pazienti affetti da miocardite. In alcuni casi, la miocardite può causare anche sintomi di insufficienza cardiaca come edema alle gambe o difficoltà respiratorie.
La diagnosi differenziale tra infarto e miocardite può essere complessa perché i sintomi possono sovrapporsi. Tuttavia, il medico può effettuare una serie di esami per determinare la causa sottostante dei sintomi. Questi esami possono includere un elettrocardiogramma (ECG), un esame del sangue per misurare i livelli di enzimi cardiaci e una risonanza magnetica cardiaca per valutare l’infiammazione del muscolo cardiaco.
Come si cura l’infarto?
Pronto soccorso in caso di infarto
Nel caso di un infarto la tempestività dell’intervento può fare la differenza tra la vita e la morte del paziente. La prima cosa da fare è chiamare il soccorso medico al 118, ovvero farsi accompagnare in ospedale qualora l’arrivo di un’autoambulanza richieda troppo tempo. Sarà sempre il personale medico a decidere per la somministrazione di farmaci (come la nitroglicerina e/o l’aspirina), sia che si attenda il soccorso medico che ci si stia facendo accompagnare in ospedale. In nessun caso bisogna mettersi personalmente alla guida, per la propria e l’altrui sicurezza.
I farmaci per l’infarto
Esistono farmaci che possono aiutare a prevenire e trattare gli infarti, riducendo così il rischio di complicazioni e migliorando la prognosi dei pazienti.
- Trombolitici. Intervengono sul trombo che blocca il flusso di sangue al cuore e causa l’infarto, favorendone lo scioglimento. Più veloce è la somministrazione, minori saranno i danni cardiaci dell’infarto. In taluni casi, la somministrazione tempestiva può salvare la vita del paziente.
- Aspirina. Uno dei farmaci più comuni utilizzati nel trattamento degli infarti è l’aspirina. Questo farmaco anti-infiammatorio non steroideo può aiutare a prevenire la formazione di coaguli sanguigni, riducendo così il rischio di ostruzione delle arterie coronarie. L’aspirina viene spesso prescritta dopo un infarto per prevenire recidive o in caso di angina instabile.
- Eparina. Questo anticoagulante viene somministrato per via endovenosa al fine di prevenire la formazione o l’ingrandimento dei coaguli sanguigni nelle arterie coronarie. L’eparina può essere utilizzata anche in combinazione con altri farmaci come l’aspirina o i trombolitici per migliorare l’efficacia del trattamento.
- Beta-bloccanti. Questi farmaci agiscono bloccando i recettori beta-adrenergici nel cuore, riducendo così la frequenza cardiaca e la pressione arteriosa. I beta-bloccanti possono aiutare a ridurre il carico sul cuore e a prevenire complicazioni come l’insufficienza cardiaca.
- Antiipertensivi (come gli ACE-inibitori o i bloccanti del recettore dell’angiotensina). Questi farmaci possono essere prescritti per controllare la pressione arteriosa elevata, un fattore di rischio importante per gli infarti. Agiscono dilatando i vasi sanguigni e riducendo la resistenza al flusso sanguigno, contribuendo così a ridurre la pressione arteriosa e il carico sul cuore.
- Statine. Le statine possono essere utilizzate per abbassare i livelli di colesterolo LDL nel sangue. Il colesterolo LDL è un fattore di rischio per la formazione di placche nelle arterie coronarie, che possono portare a un infarto. Le statine agiscono bloccando un enzima coinvolto nella sintesi del colesterolo nel fegato, riducendo così i livelli di colesterolo nel sangue e prevenendo la formazione di placche.
Ovviamente, l’uso di farmaci per il trattamento degli infarti deve essere sempre prescritto da un medico e seguito attentamente. Ogni paziente può richiedere un regime farmacologico personalizzato in base alle proprie condizioni di salute e ai fattori di rischio individuali.
Angioplastica e by-pass aortico: due procedure chirurgiche per prevenire gli infarti o evitare le recidive
L’angioplastica e il by-pass aortico sono due procedure chirurgiche che vengono utilizzate per trattare le malattie cardiovascolari, in particolare quelle che coinvolgono le arterie coronarie. Queste sono due opzioni terapeutiche importanti per i pazienti che presentano sintomi di infarto o che hanno subito un evento cardiaco acuto.
L’angioplastica è una procedura minimamente invasiva che viene eseguita utilizzando un catetere che viene inserito nell’arteria interessata attraverso un piccolo taglio nella pelle. Una volta posizionato correttamente, il catetere viene guidato fino alla sede dell’ostruzione e un palloncino viene gonfiato per aprire l’arteria bloccata. In alcuni casi, può essere necessario l’inserimento di uno stent per mantenere l’arteria aperta.
Il by-pass aortico, invece, è una procedura chirurgica più invasiva in cui viene creata una nuova via di circolazione sanguigna bypassando l’area ostruita dell’arteria coronaria. Durante questa operazione, si preleva un pezzo di vaso sanguigno da un’altra parte del corpo e lo si impianta nell’aorta e nelle arterie coronarie per ripristinare il flusso sanguigno normale al cuore.
Entrambe queste procedure sono efficaci nel ripristinare il flusso sanguigno al cuore e nel migliorare le condizioni del paziente. Tuttavia, ci sono differenze significative tra le due.
L’angioplastica è generalmente preferita per le ostruzioni meno gravi e può essere eseguita in modo rapido e relativamente sicuro. È una procedura meno invasiva rispetto al by-pass aortico e, di solito, comporta un periodo di recupero più breve. Il by-pass aortico, invece, è solitamente riservato ai casi più gravi in cui le arterie sono gravemente ostruite o danneggiate. È un intervento chirurgico più invasivo che richiede un periodo di recupero più lungo e comporta alcuni rischi aggiuntivi rispetto all’angioplastica.
La scelta tra angioplastica e by-pass aortico dipende dalla gravità dell’ostruzione arteriosa, dalla condizione generale del paziente e da altri fattori individuali. Il medico valuterà attentamente il caso del paziente e prenderà una decisione in base alle sue esigenze specifiche.
Si può praticare sport dopo un infarto?
Dopo aver subito un infarto, è normale che si abbiano molte domande e preoccupazioni riguardo alla propria salute e alle attività che si possono svolgere. Uno dei dubbi più comuni riguarda la possibilità di praticare sport dopo un episodio così grave. Cercheremo quindi di fornire tutte le informazioni necessarie per comprendere come affrontare l’attività fisica dopo un infarto.
Prima di tutto, è importante sottolineare che ogni individuo è diverso e che le raccomandazioni mediche possono variare da persona a persona. Pertanto, prima di riprendere qualsiasi tipo di attività fisica, è fondamentale consultare il proprio medico curante. Solo lui potrà valutare la situazione specifica e fornire indicazioni personalizzate.
In generale, l’esercizio fisico può avere molti benefici per la salute, anche dopo un infarto. L’attività fisica regolare può aiutare a ridurre il rischio di ulteriori problemi cardiaci, migliorare la circolazione sanguigna e favorire il recupero cardiovascolare. Tuttavia, è importante seguire alcune linee guida per garantire la sicurezza durante l’attività sportiva.
Alcuni consigli per praticare sport in sicurezza dopo un infarto
- Cominciare con esercizi leggeri. Innanzitutto, è consigliabile iniziare con esercizi leggeri o moderati e aumentare gradualmente l’intensità dell’allenamento nel tempo. È importante ascoltare il proprio corpo e fermarsi se si avvertono sintomi come dolore al petto, mancanza di respiro o affaticamento eccessivo.
- Scegliere esercizi a basso impatto. È preferibile optare per esercizi a basso impatto come camminare, nuotare o fare ginnastica dolce, evitando sport o attività che richiedono sforzi intensi, come sollevamento pesi o corsa ad alta velocità.
- Mantenere sempre una corretta idratazione. È fondamentale mantenere una corretta idratazione durante l’allenamento e prestare attenzione alla temperatura ambiente. L’esposizione a temperature estreme può mettere a dura prova il cuore e gli altri organi interni.
- Monitorare costantemente i propri parametri. Bisogna monitorare costantemente i propri parametri vitali durante l’attività fisica, come la frequenza cardiaca (battito) e la pressione arteriosa. L’utilizzo di un cardiofrequenzimetro può essere utile per tenere sotto controllo questi parametri.
Come prevenire un infarto? Ecco 6 regole da seguire:
Il fatto le le patologie cardiovascolari siano tanto diffuse, oltre che metterci a disposizione validissimi strumenti terapeutici, ci offre tante informazioni utili per prevenire efficacemente la loro insorgenza, riducendo anche il rischio di infarto.

- Adottare uno stile di vita sano: evitare il fumo, seguire una dieta equilibrata e ricca di frutta e verdura, praticare regolarmente attività fisica e mantenere un peso corporeo adeguato.
- Controllare la pressione arteriosa: l’ipertensione è un importante fattore di rischio per l’infarto. Monitorare regolarmente la pressione arteriosa e adottare le misure necessarie per mantenerla sotto controllo.
- Mantenere sotto controllo il colesterolo: il colesterolo alto può causare l’accumulo di placche nelle arterie, aumentando il rischio di infarto. Adottare una dieta povera di grassi saturi e colesterolo e consultare il proprio medico per valutare la necessità di assumere farmaci per ridurre il colesterolo.
- Gestire lo stress: lo stress cronico può aumentare il rischio di infarto. Trovare strategie efficaci per gestire lo stress, come la pratica di tecniche di rilassamento, l’esercizio fisico regolare, il tempo dedicato al riposo e al relax, e trovare attività che favoriscano il benessere mentale.
- Monitorare il diabete: i pazienti diabetici hanno un rischio maggiore di sviluppare malattie cardiache, compreso l’infarto. È importante monitorare attentamente i livelli di zucchero nel sangue, seguire una dieta appropriata e assumere correttamente i farmaci prescritti dal medico.
- Sottoporsi a controlli regolari: è fondamentale sottoporsi periodicamente a controlli medici per valutare la salute del cuore e individuare eventuali fattori di rischio. Questo permette di intervenire tempestivamente per prevenire o trattare eventuali problemi cardiaci.
Ulteriori consigli possono essere tratti dall’articolo: L’aiuto del cardiologo per prevenire l’infarto.
Dove eseguire uno screening cardiologico completo per verificare la salute del tuo cuore?
Se devi eseguire degli esami diagnostici per valutare la salute del tuo cuore, puoi prenotarli presso il centro Medical Imaging, a Caserta. Puoi compilare il form sulla pagina dedicata del sito, contattare il centralino al numero 0823.843087, oppure presentarti agli sportelli dei nostri centri dal lunedì al venerdì, dalle 08:00 alle 19:00.